Oleh: Adilla Syahsiyatun Najah, Aliefah Mustari Wibawa, dan Desti Raflianti*
ANTIBIOTIK adalah senyawa penting yang digunakan untuk mengobati infeksi bakteri dengan cara menghambat pertumbuhan atau membunuh bakteri penyebab infeksi.
Namun, beberapa jenis antibiotik, seperti golongan aminoglikosida dan vancomycin, dapat menyebabkan toksisitas pada ginjal dengan mengakumulasi diri dalam sel tubular ginjal, yang berpotensi mengakibatkan disfungsi ginjal (Bodro, et all., 2015).
Toksisitas ini dapat diperburuk oleh faktor-faktor seperti dosis tinggi, durasi pengobatan yang lama, serta kondisi medis seperti dehidrasi atau gangguan fungsi ginjal (Aust, et all., 2024).
Apa itu resistensi antibiotik?
Resistensi antibiotik, di sisi lain, didefinisikan sebagai kemampuan bakteri untuk bertahan hidup dan berkembang biak meskipun terpapar antibiotik yang seharusnya efektif.
Mekanisme resistensi ini meliputi mutasi genetik, transfer gen resistensi antar bakteri, dan pengeluaran antibiotik dari sel bakteri.
Fenomena ini menjadi tantangan besar dalam pengobatan infeksi, karena dapat mengakibatkan kegagalan terapi, peningkatan durasi rawat inap, dan meningkatnya angka kematian (Esposito, et all., 2021).
Mengapa antibiotik sangat penting?
Pentingnya antibiotik dalam pengobatan infeksi sangat besar, antibiotik telah menyelamatkan jutaan nyawa dan menjadi komponen kunci dalam prosedur medis modern seperti operasi, kemoterapi, dan perawatan intensif. Namun, meningkatnya prevalensi resistensi antibiotik mengancam efektivitas pengobatan ini (Eustachius, et all., 2025).
Menurut laporan dari Organisasi Kesehatan Dunia (WHO), diperkirakan bahwa resistensi antibiotik dapat menyebabkan 10 juta kematian per tahun pada tahun 2050 jika tidak ada tindakan yang diambil.
Statistik menunjukkan bahwa resistensi antibiotik telah meningkat secara signifikan di seluruh dunia, dengan beberapa patogen seperti Escherichia coli dan Klebsiella pneumoniae menunjukkan tingkat resistensi yang mengkhawatirkan terhadap antibiotik yang umum digunakan (Doyle, et all., 2016).
Bagaimana mekanisme terjadinya resistensi antibiotik?
Mekanismenya sangat komplek seperti yang dijelaskan pada gambar di bawah. Pertama, bakteri dapat mengalami mutasi genetik yang mengubah struktur target antibiotik.
Misalnya, mutasi pada gen yang mengkode protein pengikat penisilin (PBP) dapat mengurangi afinitas antibiotik golongan beta-laktam terhadap targetnya.
Mutasi ini sering terjadi secara acak selama replikasi DNA, dan jika memberikan keuntungan selektif bagi bakteri, maka akan terakumulasi dalam populasi (Liu et al., 2016).
Selanjutnya, bakteri dapat mengubah cara pengambilan dan penyerapan antibiotik. Antibiotik biasanya masuk ke dalam sel bakteri melalui porin atau saluran membran.
Beberapa bakteri dapat menghilangkan atau mengubah porin tersebut, sehingga mengurangi penetrasi antibiotik ke dalam sel (Liu et al., 2016).
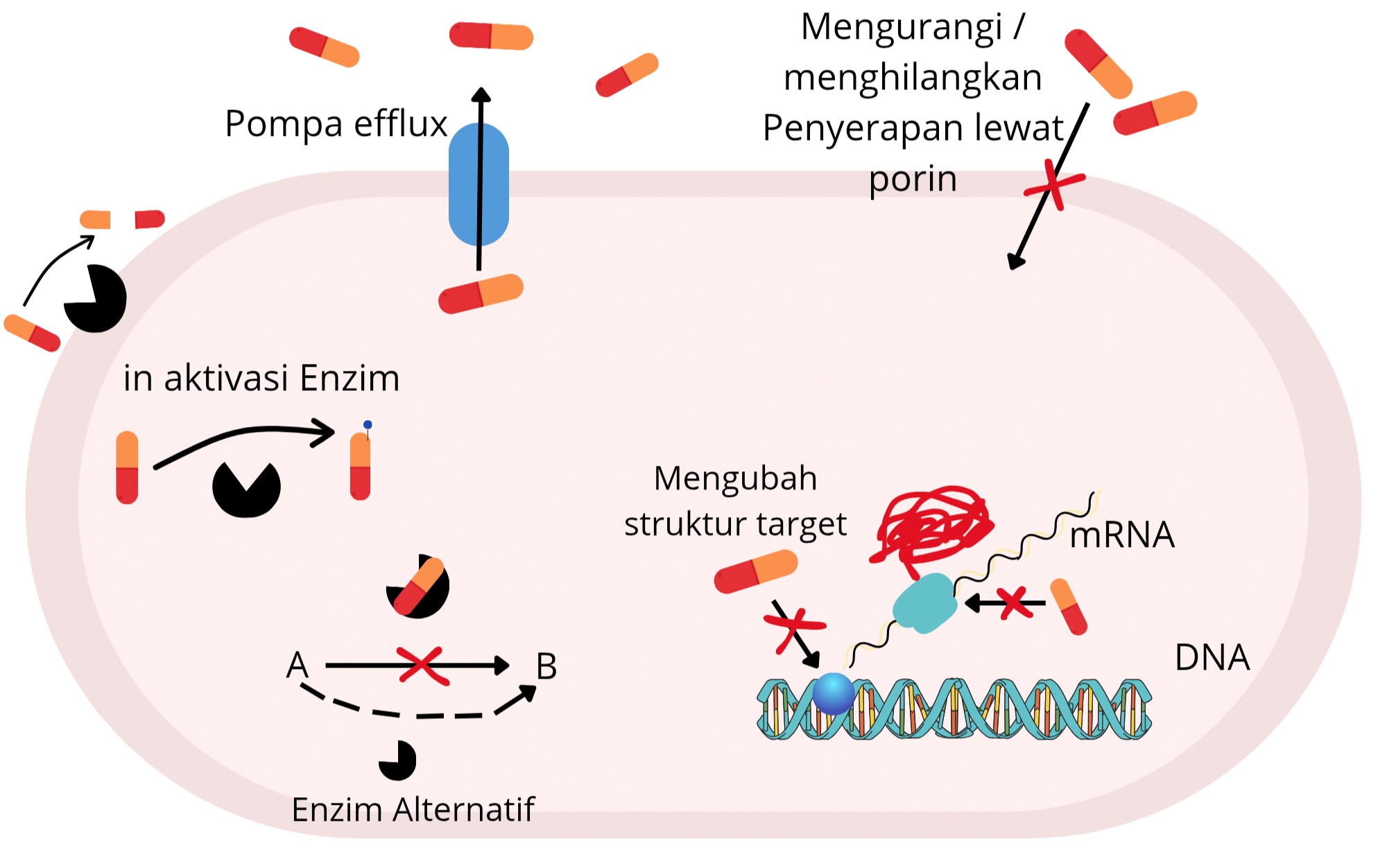
Bakteri juga dapat memiliki pompa efflux yang aktif mengeluarkan antibiotik dari dalam sel. Pompa ini dapat mengeluarkan berbagai jenis antibiotik, sehingga mengurangi konsentrasi antibiotik di dalam sel dan memungkinkan bakteri untuk bertahan hidup meskipun terpapar antibiotik (Liu et al., 2016).
Selain itu, beberapa bakteri dapat memproduksi enzim penghancur antibiotik. Enzim ini dapat menghancurkan atau memodifikasi antibiotik, sehingga menginaktivasi efeknya.
Contohnya adalah produksi enzim beta-laktamase yang dapat memecah cincin beta-laktam pada antibiotik golongan penisilin dan sefalosporin.
Enzim ini dapat dihasilkan sebagai respons terhadap paparan antibiotik, dan bakteri dapat mengakumulasi gen yang mengkode enzim ini melalui transfer gen horizontal (Liu et al., 2016).
Transfer gen ini juga berperan penting dalam penyebaran resistensi. Bakteri dapat memperoleh gen resistensi dari bakteri lain melalui proses horizontal gene transfer, seperti konjugasi (transfer plasmid), transduksi (melalui virus bakteriofag), atau transformasi (pengambilan DNA bebas dari lingkungan).
Proses ini memungkinkan bakteri untuk dengan cepat mengadopsi sifat resistensi dari spesies lain, bahkan dari spesies yang tidak terkait (Martinez et al., 2015).
Setelah bakteri mengembangkan mekanisme resistensi, mereka dapat berkembang biak dan menyebar di populasi.
Dalam lingkungan yang terpapar antibiotik, bakteri yang resisten akan memiliki keuntungan selektif sehingga lebih mungkin untuk bertahan hidup dan berkembang biak dibandingkan dengan bakteri yang sensitif (Corona, et l., 2022).
Proses ini dapat menyebabkan peningkatan proporsi bakteri resisten dalam populasi, yang pada gilirannya dapat mengakibatkan kegagalan terapi antibiotik dan penyebaran infeksi yang lebih sulit diobati (Martinez et al., 2015).
Faktor penyebab resistensi antibiotik
Faktor-faktor yang mempengaruhi perkembangan resistensi antibiotik meliputi penggunaan antibiotik yang tidak tepat, baik di rumah sakit maupun dalam pengobatan komunitas.
Lingkungan yang terkontaminasi, seperti penggunaan antibiotik dalam pertanian dan peternakan, juga berkontribusi pada penyebaran gen resistensi di antara populasi bakteri (Martinez et al., 2015).
Dampak resistensi antibiotik terhadap ginjal
Resistensi antibiotik berpotensi merusak organ tubuh, termasuk ginjal. Ginjal berfungsi menyaring darah dan membuang sisa obat; infeksi oleh bakteri resisten dapat menyulitkan penanganan infeksi dan meningkatkan risiko kerusakan ginjal (Gameiro, et all., 2020).
Dalam beberapa tahun terakhir, meningkatnya resistensi terhadap antibiotik telah menjadi isu serius dalam kesehatan global dan turut memberikan dampak yang merugikan terhadap kesehatan ginjal.
Infeksi saluran kemih (ISK) sering menjadi komplikasi setelah transplantasi ginjal, di mana kondisi ini dapat memperburuk fungsi ginjal dan meningkatkan risiko komplikasi serius (Su, et all. 2018).
Berdasarkan data penelitian, angka kejadian patogen bakteri yang menunjukkan resistensi terhadap antibiotik terus mengalami peningkatan secara global.
Kondisi ini diperkirakan bertanggung jawab atas sekitar 700.000 kematian setiap tahunnya di seluruh dunia, menjadikannya salah satu ancaman serius dalam bidang kesehatan masyarakat.
Infeksi oleh organisme multi-drug resistant (MDR) pada pasien imunokompeten dan imunodefisiensi juga menunjukkan tren yang mengkhawatirkan.
ISK yang sulit diobati pada pasien transplantasi ginjal dapat berkembang menjadi pielonefritis, yang berpotensi mengancam keberhasilan transplantasi dan bahkan nyawa pasien (Weber, et all., 2025).
Selain itu, pasien dengan Penyakit Ginjal Akut (PGA) juga lebih rentan terhadap infeksi, yang mendorong penggunaan antibiotik lebih sering. Hal ini dapat menyebabkan penurunan fungsi ginjal secara tiba-tiba dan berisiko terhadap perkembangan penyakit ginjal kronis.
Keadaan ini semakin memburuk ketika sistem kekebalan tubuh terganggu, sehingga menyebabkan pasien lebih mudah terserang infeksi dan semakin sulit melawan bakteri yang kebal terhadap pengobatan antimikroba (Goal, et all., 2025).
Pengobatan resistensi antibiotik dan tantangannya
Dalam menghadapi infeksi akibat patogen multiresisten, penggunaan antibiotik yang tepat sangat penting untuk mencegah komplikasi, termasuk kerusakan ginjal.
Ceftaroline, meskipun telah digunakan untuk berbagai infeksi, saat ini hanya disetujui untuk infeksi kulit dan pneumonia, tidak termasuk infeksi saluran kemih yang sering terkait dengan kerusakan ginjal (Dabec, et all., 2023).
Sebagai alternatif, kombinasi cefolozane-tazobactam menunjukkan potensi dalam mengatasi infeksi berat akibat bakteri Gram-negatif resisten.
Kombinasi ini bisa mengurangi penggunaan antibiotik nefrotoksik, yang berisiko memperburuk fungsi ginjal, terutama pada pasien berisiko tinggi.
Selain pengobatan antibiotik, pendekatan suportif seperti terapi pengganti ginjal (dialisis) sangat diperlukan untuk meminimalkan kerusakan ginjal.
Continuous Renal Replacement Therapy (CRRT) menjadi pilihan utama pada pasien kritis, menjaga stabilitas hemodinamik lebih baik dibandingkan hemodialisis tradisional (Merry, et all., 2021).
Tantangan dalam pengobatan infeksi multiresisten juga meningkat, terutama pada pasien dengan penyakit ginjal kronis. Keterbatasan terapi antibiotik yang bersifat nefrotoksik, menjadi pilihan terakhir karena memperbesar risiko cedera ginjal.
Pemilihan terapi harus mempertimbangkan tingkat keparahan penyakit dan status fungsi ginjal, namun lambatnya pengembangan antibiotik baru menjadi hambatan serius (Munita, et all., 2015).
Pencegahan resistensi antibiotik mendesak dilakukan dengan memastikan penggunaan antibiotik yang bijak dan sesuai indikasi. Antibiotik harus diberikan hanya jika diperlukan, atas resep dokter, untuk mencegah bakteri beradaptasi menjadi kebal.
Sayangnya, pengetahuan masyarakat tentang bahaya resistensi antibiotik masih rendah sehingga kesadaran untuk menggunakannya secara rasional belum optimal (Wang, et all., 2019).
Edukasi juga menjadi kunci dalam pencegahan ini. Tenaga kesehatan perlu memberikan penjelasan yang jelas mengenai cara penggunaan antibiotik yang benar dan potensi risiko efek samping. Kolaborasi antara pasien dan tenaga kesehatan sangat penting dalam mendukung upaya pencegahan (Kurnia et all., 2023)
Di fasilitas kesehatan, penerapan protokol pencegahan infeksi dan pengawasan penggunaan antibiotik harus dilakukan. Sementara di masyarakat, kampanye edukasi tentang bahaya resistensi antibiotik perlu digencarkan (Iskandar, et all., 2022).
Pencegahan resistensi antibiotik memerlukan kerja sama antara tenaga kesehatan, pasien, dan masyarakat. Dengan edukasi berkelanjutan dan kebijakan yang tepat, diharapkan penggunaan antibiotik yang tidak perlu dapat ditekan sehingga risiko resistensi dan dampaknya terhadap ginjal dapat diminimalkandiminimalkan (Limato, et all., 2022).
Fenomena resistensi antibiotik ini menuntut perhatian serius dari tenaga medis dan masyarakat, mengingat bahwa resistensi terhadap antibiotik dapat memperpanjang waktu perawatan di rumah sakit serta meningkatkan biaya pengobatan.
Oleh karena itu, penting untuk meningkatkan kesadaran akan penggunaan antibiotik yang bijaksana dan menerapkan strategi pencegahan untuk mengurangi risiko infeksi dan dampaknya terhadap kesehatan ginjal.
*Mahasiswa prodi Bioteknologi Universitas Muhammadiyah Bandung











